© Shutterstock
ICSI: Was ist das?
Ein Baby zu bekommen gilt als natürlichste Sache der Welt. Tatsächlich bleibt jedoch schätzungsweise jedes siebte Paar in Deutschland kinderlos. Eine Option, das möglicherweise zu ändern, ist eine Intrazytoplasmatische Spermieninjektion (ICSI) – die inzwischen meistgenutzte Methode zur künstlichen Befruchtung bei unerfülltem Kinderwunsch.
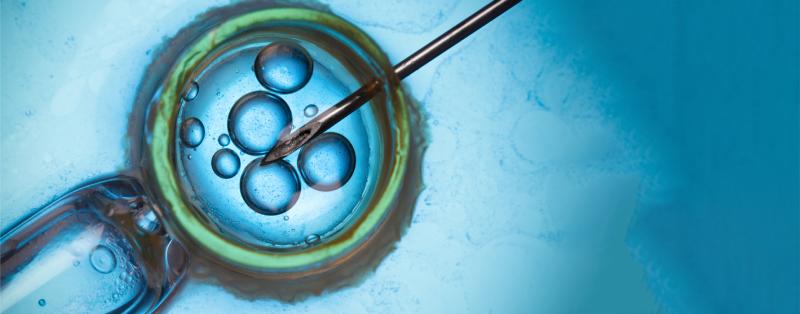
Bei der ICSI-Methode wählt ein Reproduktionsmediziner das beste verfügbare Spermium und injiziert es unter einem speziellen Mikroskop mit einer dünnen Pipette direkt ins Zellinnere (Cytoplasma) der im Vorfeld entnommenen Eizelle. Dadurch glückt die Befruchtung in den meisten Fällen. Trotzdem ist das noch keine Garantie dafür, dass eine Frau schwanger wird und ein Baby bekommt.
Durchgeführt wird die ICSI in Kinderwunschzentren, -praxen und -kliniken von Ärzten, die sich auf Reproduktionsmedizin spezialisiert haben. Sie unterscheidet sich von der konventionellen In-vitro-Fertilisation nur in der Labor-Methode, also auf welche Weise der Reproduktionsspezialist Ei- und Samenzellen zusammenfügt. Die Vor- und Nachbereitung laufen bei ICSI und IVF in der Regel gleich ab.

ICSI-Ablauf: Was passiert bei der Intrazytoplasmatischen Spermieninjektion?
Die ICSI-Behandlung läuft fast wie eine klassische In-vitro-Fertilisation (IVF) ab. Der Unterschied zeigt sich nur im Labor. Der ICSI-Behandlungsplan sieht in der Regel wie folgt aus:
ICSI Phase 1: Die hormonelle Stimulationsbehandlung und die Gewinnung von Ei- und Samenzellen
Zur Vorbereitung der ICSI beginnt die Frau mit einer hormonellen Stimulationsbehandlung mittels Spritzen. Das Ziel ist, mehr Follikel (Eibläschen) heranreifen zu lassen, um so auch mehr Eizellen entnehmen zu können. Hierfür gibt es inzwischen verschiedene Verfahren mit unterschiedlichen Hormonpräparaten.
Der behandelnde Arzt kontrolliert den Fortschritt alle zwei bis drei Tage im Ultraschall. Sind die Follikel groß genug, löst der betreuende Mediziner den Eisprung mit Hilfe des humanen Choriongonadotropin (hCG) aus, also eines Hormons, das die Plazenta während einer Schwangerschaft produziert (es wird daher auch Schwangerschaftshormon genannt).
36 Stunden nach dieser Auslösespritze entnimmt der Kinderwunschspezialist der Frau ihre Eizellen. Für die ICSI-Punktion führt er unter Sichtkontrolle mittels eines vaginalen Ultraschalls eine dünne Nadel in die Eierstöcke ein und saugt die befruchtungsfähigen Eizellen ab. Die Eizellentnahme dauert rund 15 bis 20 Minuten und kann unter einer leichten Narkose erfolgen. Nach einer kurzen Nachbeobachtungszeit von zwei bis vier Stunden kann die Frau nach Hause gehen, sollte im Falle einer Narkose jedoch von jemandem abgeholt werden.
Parallel zur Follikelpunktion bzw. Eizellentnahme spendet der Mann den Samen. Wer in der Nähe wohnt, kann dies auch schon zuhause tun. Alternativ ist es möglich, im Vorfeld eingefrorene Spermien zu nutzen, die am Tag der Eizellentnahme aufgetaut und speziell aufbereitet werden.
ICSI Phase 2: Zeit für die ICSI-Befruchtung im Labor
Nachdem der Reproduktionsspezialist ein vielversprechendes Spermium anhand von Kriterien wie Aussehen, Form und Beweglichkeit ausgesucht hat, injiziert er dieses unter einem speziellen Mikroskop mit einer sehr feinen Nadel/Pipette in die Eizelle. Anschließend kommt die Eizelle in einen Brutschrank, damit sie unter bestmöglichen Bedingungen außerhalb des Körpers der Frau weiter reifen kann.
Hat es mit der ICSI-Befruchtung geklappt und entwickelt sich die befruchtete Eizelle weiter, ist es nach einigen Tagen Zeit für den Embryonentransfer.
Eine neue Form der ICSI ist eine physiologische ICSI (PICSI), die die Samenauswahl verbessern soll. Der Hintergrund: Spermien binden sich an das Enzym Hyaluronidase, das bei Kontakt der Spermienköpfchen mit der Eizelle die Eizellhülle auflöst. Um reife und genetisch optimale Spermien zu finden, gibt der Reproduktionsspezialist diese daher zuerst auf eine mit Hyaluronsäure beschichtete Laborschale, um fitte Spermien zu identifizieren. Für die Injektion nutzt er dann die Spermien, die an die Hyaluronsäure binden und deren Aussehen, Form und Beweglichkeit er als optimal bewertet.
Die PICSI-Behandlung eignet sich bei niedrigen Befruchtungsraten im Rahmen vorheriger ICSI-Behandlungen, wenn sich das Embryo nicht einnistet oder nicht gut entwickelt oder wenn eine Frau wiederholt Fehlgeburten erleben musste. Die Zusatzkosten für das PICSI-Verfahren tragen die Krankenkassen im Allgemeinen jedoch nicht.
ICSI Phase 3: Das Einsetzen der Embryonen (Embryonentransfer)
In Deutschland dürfen Ärzte maximal drei Embryonen in die Gebärmutter einer Frau einsetzen. In der Praxis entscheiden sie sich jedoch meist nur für eins oder höchstens zwei, um Mehrlingsgeburten und damit verbundene Risikoschwangerschaften zu vermeiden. Übrige Eizellen können eingefroren werden (Kryokonservierung) und im Falle des Scheiterns der künstlichen Befruchtung für weitere Versuche oder nach einem erfüllten Kinderwunsch für eine zweite Schwangerschaft aufbewahrt werden.
Das Einsetzen der Embryos findet im Kinderwunschzentrum in einer Art OP auf einem gynäkologischen Stuhl statt. Für die Übertragung zieht der Arzt die Embryonen in einen dünnen Katheter auf und bringt sie unter Ultraschallkontrolle in die Gebärmutter ein. Da das nicht schmerzhaft ist, wird keine Narkose benötigt.
ICSI Phase 4: Die Zeit des Wartens/ Gelbkörperphase
Zur Unterstützung der Einnistung nimmt die Frau nach der Eizellentnahme ein Gelbkörperhormon (Progesteron) ein. Meist verschreibt der Arzt es in Form von Kapseln, die vaginal eingeführt werden. Es gibt Progesteron alternativ als Tablette oder Injektion. In manchen Fällen spritzt der Arzt außerdem das Schwangerschaftshormon hCG – abhängig davon, wie groß die Eierstöcke sind, wie es der Frau geht und wie viele Eizellen entnommen wurden.
Rund zwei Wochen nach dem Transfer zeigt ein Bluttest, ob es mit der Schwangerschaft geklappt hat oder nicht.
Wichtig zu wissen: Da eine künstliche Befruchtung wie die ICSI nicht nur für den weiblichen Körper, sondern auch für die Psyche der Frauen beziehungsweise der Kinderwunsch-Paare belastend sein können, ist eine gute Aufklärung und Vorbereitung wichtig. Denn es kann durchaus sein, dass es erst nach mehreren Versuchen oder gar nicht mit dem Schwangerwerden klappt. Die betroffenen Personen erleben oft ein Wechselbad der Gefühle und sollten im Zweifel nicht zögern, sich professionellen Beistand zu holen, etwa in Form einer psychologischen Unterstützung.
Werbung
ICSI: Was kostet sie – und was zahlt die Krankenkasse?
Die Kosten einer Kinderwunschbehandlung hängen vom Kinderwunschzentrum, der Krankenversicherung und der jeweiligen Kinderwunschtherapie ab. Kinderwunsch-Paare müssen pro Zyklus mit Kosten von 2.000 Euro und mehr (Selbstzahler sogar deutlich mehr) für eine ICSI rechnen. Die Untersuchungskosten zur Abklärung eines unerfüllten Kinderwunsches tragen die Krankenkassen.
Die Kosten für die ICSI bei verheirateten Paaren tragen die Krankenkassen in der Regel zu mindestens 50 Prozent für bis zu drei Behandlungszyklen. Allerdings nur unter bestimmten Voraussetzungen:
- Die Frau darf nicht jünger als 25 und nicht älter als 40 Jahre sein.
- Der Mann muss zwischen 25 und 50 Jahre alt sein.
- Es dürfen nur Ei- und Samenzellen des Paares selbst genutzt werden.
- Vor Beginn der Behandlung muss die Krankenkasse zudem den individuellen ICSI-Behandlungsplan genehmigen.
- Es muss eine Beratung beim überweisenden (Fach-)Arzt erfolgen.
- Beide Partner legen ein aktuelles HIV-, Hepatitis-B- und Hepatitis-C-Testergebnis vor.
- Die Frau braucht einen Nachweis über einen Rötelnschutz.
- Im Falle einer ICSI ist der Befund vom Andrologen (“Männerarzt“) wichtig.
- Und natürlich muss die Behandlung Aussicht auf Erfolg haben.
Es macht auf jeden Fall Sinn, im Vorfeld nachzufragen, welche Privatkosten letztlich definitiv auf das Kinderwunsch-Paar zukommen: Denn die Kostenübernahme-Regelungen sind je nach Bundesland und Krankenkasse unterschiedlich – und manche Krankenkassen tragen in bestimmten Fällen sogar bis zu 100 Prozent der Kosten. Oft beraten auch die Kinderwunschzentren zum Thema Kostenübernahme der ICSI und helfen bei der Antragstellung.
ICSI: Wie hoch ist die Erfolgsquote?
Die wichtigste Frage ist wohl für viele Kinderwunsch-Paare: Wie stehen die Chancen bei einer ICSI wirklich bald ein Baby im Arm zu halten?
Der Vorteil der ICSI ist, dass grundsätzlich nur eine Samen- und eine Eizelle notwendig sind. Weil der Reproduktionsspezialist die Samenzelle direkt in die Eizelle injiziert, erfolgt bei der die ICSI eine sichere Befruchtung. Ob sich die befruchtete Eizelle aber weiterentwickelt, hängt auch von anderen Aspekten wie der Fruchtbarkeit der Frau ab.
Auswertungen zeigen: Nach dem Transfer in die Gebärmutter bringen etwa 15 bis 20 Prozent der Frauen ein Baby oder mehrere Babys zur Welt. Die Wahrscheinlichkeit durch die ICSI/IVF schwanger zu werden, sinkt jedoch mit zunehmendem Alter.
Laut dem deutschen IVF-Register wurden dank ICSI und IVF im Jahr 2020 insgesamt 38,8 Prozent der Frauen mit 35 Jahren schwanger, die Geburtenrate lag bei 30 Prozent. Ab 40 Jahren sank die Schwangerschaftsrate auf 18,9 Prozent, die Geburtenrate lag bei 10,6 Prozent pro Embryotransfer.
Wie viele ICSI-Versuche braucht es laut Statistik?
Je mehr Versuche, desto höher sind die Erfolgsraten: Bei den Frauen unter 35 Jahren sind nach vier oder mehr IVF-/ICSI-Behandlungen rund 80 Prozent schwanger, bei den Frauen über 40 Jahren waren es im Jahr 2019 in der Auswertung des IVF-Registers 34,8 Prozent.
Werbung
ICSI: Welche Risiken und Nebenwirkungen gibt es?
Wie jeder Eingriff hat auch eine ICSI Risiken und Nebenwirkungen: So kommt es in unter ein Prozent der Fälle bei der Follikelpunktion zu Komplikationen wie Schmerzen, Blutungen, Verletzungen der angrenzenden Organe oder Infektionen.
Unter fünf Prozent der Frauen sind mit einem Ovariellen Überstimulationssyndrom konfrontiert, einer potenziell lebensbedrohlichen Überstimulation der Eierstöcke. Durch die mehrfachen Eisprünge auf einmal kann es zu Flüssigkeitsverschiebungen kommen. Zu den Symptomen zählen ein stark aufgeblähter Bauch, heftige Unterleibschmerzen, stark vergrößerte Eierstöcke sowie Flüssigkeit im Bauchraum. Die Überstimulation der Eierstöcke ist jedoch gut behandelbar. Betroffene Frauen brauchen viel Flüssigkeit, Schonung (aber keine Bettruhe) und mitunter blutverdünnende Thromboseprophylaxe-Spritzen.
Nicht zu unterschätzen ist neben der körperlichen auch die psychische Belastung, vor allem, wenn der Erfolg der ICSI ausbleibt.
Glückt die Schwangerschaft, können – wie bei jeder natürlich entstandenen Schwangerschaft – mögliche Komplikationen wie etwa eine Eileiterschwangerschaft auftreten. Das Risiko für Fehlgeburten ist bei der ICSI in den ersten Wochen der Schwangerschaft erhöht, was insbesondere für Frauen über 35 Jahren und Frauen, die mehr als ein Kind erwarten, gilt. Bei Mehrlingsschwangerschaften steigt das Frühgeburtsrisiko sowie die Gefahr für Geburtsrisiken.
Als ICSI-Risiken für das Kind werden etwa eine erhöhte Gefahr für Fehlbildungen und Herz-Kreislauferkrankungen diskutiert. Hierzu ist noch weitere Forschung nötig. Geklärt werden muss vor allem, ob mögliche Unterschiede zwischen Kindern, die auf natürlichem Wege zur Welt kamen und Kindern, die nach einer Kinderwunschbehandlung geboren wurden, auf die künstliche Befruchtung zurückzuführen sind. Oder ob sie nicht viel mehr im Alter oder körperlichen Faktoren begründet liegen. Die Frage ist also noch nicht abschließend geklärt. Stand heute entwickeln sich die meisten Kinder aber ganz normal.
Wichtig zu wissen: Vor einer ICSI-Behandlung muss jedes Paar eine Beratung über mögliche Risiken in Anspruch nehmen und sich gegebenenfalls genetisch beraten lassen.
ICSI oder IVF: Wo liegt der Unterschied?
Viele Kinderwunsch-Paare fragen sich: Was ist der Unterschied zwischen ICSI und IVF? Im Prinzip unterscheidet sich die ICSI- von der IVF-Behandlung nur darin, wie der Reproduktionsspezialist Ei- und Samenzellen zusammenfügt.
Beim ICSI-Verfahren wählt er unter einem speziellen Mikroskop das erfolgversprechendste Spermium aus und injiziert es mit einer Pipette direkt in die Eizelle. Danach kommt die Eizelle in den Brutschrank.
Im Falle der IVF setzt er Ei- und Samenzelle dagegen im Reagenzglas zusammen und die Befruchtung passiert zwar außerhalb des Körpers der Frau, sonst aber im Prinzip natürlich: die Spermien versuchen in die Eizelle einzudringen – und eins gewinnt im Idealfall.
Wann macht eine ICSI-Behandlung Sinn?
Die ICSI-Behandlung eignet sich insbesondere für Paare, bei denen das Spermiogramm des Mannes nicht optimal ist, weil er etwa zu wenige und/oder in der Beweglichkeit eingeschränkte Spermien hat. Auch ein Alter über 35 Jahren kann ein Grund für eine ICSI sein. Die ICSI-Methode macht außerdem Sinn, wenn es bei einer IVF-Behandlung nicht zur Befruchtung gekommen ist. Bei eingefrorenen beziehungsweise aufgetauten Eizellen oder im Fall einer geplanten genetischen Untersuchung ist die ICSI ebenfalls das Mittel der Wahl.
Die ICSI kann außerdem einen oder mehrere Versuche wert sein, wenn sich die Ursache für den unerfüllten Kinderwunsch trotz ausführlicher Untersuchungen nicht klären lässt (idiopathische Sterilität) oder wenn beide Partner ein Problem mit ihrer Fruchtbarkeit haben.
Quellen
- S2k-Leitlinie: Diagnostik und Therapie vor einer assistierten reproduktionsmedizinischen Behandlung (ART) (Deutsche Gesellschaft für Gynäkologie und Geburtshilfe e.V. (DGGG)); Stand 01.02.2019
- Wolff M et al.: In-vitro-Fertilisations-Technologien und Kindergesundheit: Risiken, Ursachen und mögliche Konsequenzen; Deutsches Ärzteblatt; 2020; DOI: 10.3238/arztebl.2020.0023
- Meister T A et al.: Association of Assisted Reproductive Technologies With Arterial Hypertension During Adolescence; JACC Journals; 2018; DOI: 10.1016/j.jacc.2018.06.060
- Goisis A et al.: Medically assisted reproduction and birth outcomes: a within-family analysis using Finnish population registers; The Lancet; 2019: DOI: https://doi.org/10.1016/S0140-6736(18)31863-4
- Ceelen M et al.: Pubertal development in children and adolescents born after IVF and spontaneous conception; Oxford Academic; 2008; DOI: https://doi.org/10.1093/humrep/den309
- Al-Kasi N: Das Kinderwunsch Buch. Wege. Diagnostik. Behandlung; Komplett Media; 1. Auflage 2021
- Online-Informationen Bundeszentrale für gesundheitliche Aufklärung: https://www.familienplanung.de; Abruf: 23.11.2021
- Online-Informationen Deutsche Akademie der Naturforscher Leopoldina e.V.: http://interaktiv.leopoldina.org; Abruf: 23.11.2021
- Online-Informationen Deutsche Gesellschaft für Reproduktionsmedizin e.V.: www.repromedizin.de; Abruf: 23.11.2021
- Online-Informationen Berufsverband der Frauenärzte e.V. (BVF): www.frauenaerzte-im-netz.de; Abruf: 23.11.2021
- Online-Informationen Deutsches IVF Register. Jahrbuch 2020: www.deutsches-ivf-register.de; Abruf: 23.11.2021
- Online-Informationen Deutsches IVF Register. Reproduktionsmedizin und Endokrinologie: www.deutsches-ivf-register.de; Abruf: 23.11.2021
- Online-Informationen Bundesministerium für Familie, Senioren, Frauen und Jugend: www.informationsportal-kinderwunsch.de; Abruf: 23.11.2021
- Online-Informationen Deutsche Gesellschaft für Kinderwunschberatung e.V.: www.bkid.de; Abruf: 23.11.201
- Online-Informationen Deutsches Ärzteblatt: www.aerzteblatt.de; Abruf: 23.11.2021





